Плоскостопие и армия. Как определить плоскостопие в домашних условиях Где пишется угол свода стопы
Плоскостопие - уплощение поперечного и реже продольного сводов стопы .
Первыми симптомами плоскостопия являются : стоптанность и изношенность обуви с внутренней стороны, быстрая утомляемость ног при ходьбе, появление усталости и болей в ногах, чувство тяжести, отечность в области лодыжек и судороги в ногах к концу дня, появление затруднения при ходьбе на каблуках, увеличение размера обуви, особенно по ширине. Стопа имеет распластанный вид, редкие вначале боли в стопе со временем становятся постоянными. Однако иногда даже выраженная деформация стоп не сопровождается болями.
СТЕПЕНИ ПЛОСКОСТОПИЯ
:
I степень
- слабовыраженное плоскостопие
- наиболее ранняя стадия заболевания: форма стопы при этом не изменена, но в результате перерастяжения связок (физические нагрузки) возникают боли, которые появляются после длительной ходьбы или к концу дня; после отдыха боли в стопах проходят, при надавливании на стопу возникают болезненные ощущения; походка становится менее пластичной, нередко к вечеру стопа отекает;
II степень
- комбинированное плоскостопие
– свод стопы исчезает, стопа распластана; боли в стопах постоянные и более сильные; боль охватывает всю ногу вплоть до коленного сустава; отмечается значительное затруднение ходьбы;
III степень
- резко выраженная деформация стопы
– отмечается постоянная боль в стопах и голенях (которые почти всегда отечны), в коленных сустава; часто болит поясница, появляется мучительная головная боль, значительно снижается трудоспособность; даже спокойная, непродолжительная ходьба затруднена; обычной обуви человек уже передвигаться не может (как правило, больные только на этом этапе обращаются к врачу).
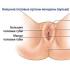
ПОПЕРЕЧНОЕ ПЛОСКОСТОПИЕ - уплощение поперечного свода стопы, её передний отдел опирается на головки всех пяти плюсневых костей, а не на I и V, как это бывает в норме, длина стоп уменьшается за счет веерообразного расхождения плюсневых костей, отклонения I пальца наружу и молотко-образной деформации среднего пальца
Поперечное плоскостопие определяется на рентгенограмме стопы в прямой проекции с нагрузкой. Рентгенограмма стопы в прямой проекции делается в вертикальном положении на кассете размером 13x18 или 18x24 см. Исследуемый стоит стопой на кассете, опираясь рукой на стул. Центральный луч направляется вертикально в центр кассеты. В начале процесса I плюсневая кость отклоняется кнутри, а II умеренно перемещается в подошвенном направлении, при прогрессировании I плюсневая кость отклоняется в медиальном направлении, а остальные кости перемещаются в подошвенном. Все межкостные промежутки расширены. По мере прогрессирования поперечного плоскостопия нагрузка стопу постепенно перераспределяется, медленно перемещаясь кнаружи. Основная нагрузка падает на II и III плюсневые кости. Они гипертрофируются. Диафизы их покрываются мощным кортикальным слоем, появляются периостозы. Далее нарастает отклонение I пальца кнаружи (hallux valgus) и в том же направлении начинают отклоняться последовательно II, III и IV пальцы. При выраженном поперечном плоскостопии возникает подвывих II и III плюснефаланговых суставов со смещением проксимальных фаланг латерально и к тылу. Часто возникает молоткообразное искривление II и III пальца. Происходит дегенеративно-дистрофическое поражение головки I плюсневой кости, она деформируется, увеличивается и часто подвергается кистевидной перестройке.
В поперечном своде определяют
:
угол между осью I пальца и с осью I плюсневой кости
; в норме он не более 15o;
угол между I и II плюсневыми костями
, для его определения проводят оси через середину диафизов I и II плюсневых костей; в норме он не более 10 градусов.
Степени поперечного плоскостопия
:
I степемь
:
угол между I и II плюсневыми костями 10o- 12o,
угол отклонения I пальца 15o-20o;
II степень
:
угол между I и II плюсневыми костями 13o- 15o,
угол отклонения I пальца 21o-30o;
III степень
:
угол между I и II плюсневыми костями 16o- 20o,
угол отклонения I пальца 31o-40o;
IV степень
:
угол между I и II плюсневыми костями больше 20o,
угол отклонения I пальца болыше 40o.
ПРОДОЛЬНОЕ ПЛОСКОСТОПИЕ - уплощение продольного свода; стопа соприкасается с полом почти всей площадью подошвы, длина стоп увеличивается
Продольное плоскостопие определяется по рентгенограмме стопы в боковой проекции с нагрузкой. Рентгенограмма стопы в боковой проекции производится в вертикальном положении на кассете 18x24 или 24x30 см. Исследуемый стоит на деревянной подставке высотой 5 см так, чтобы наружный ее край был на уровне наружного края подставки, вторую ногу отводит кзади, рукой опираясь на стул. Кассета устанавливается длинным ребром на столе вдоль стопы у внутреннего края подставки и плотно прижимается мешком. Центральный луч направляют горизонтально на середину кассеты через наружную поверхность стопы.
В продольном своде различают
:
угол продольного свода стопы
- образован линиями соединяющими нижний край ладьевидно-клиновидного сустава, вершину подошвенной поверхности пяточного бугра, головку I плюсневой кости; в норме этот угол равен 125o-130o;
высоту продольного свода стопы
- перпендикуляр, опущенный из вершины угла на основание, в норме он равен 39 мм.
Степени продольного плоскостопия
:
I степень
:
- угол свода 131o- 140o,
- высота свода 35-25мм,
- деформаций костей стопы нет;
II степень
:
- угол свода 141o- 155o,
- высота свода 24-17мм,
- таранная кость укорочена, шейка ее не подчеркнута,
- могут быть явления деформирующего артроза в таранно-ладьевидном сочленении или обызвествление связочного аппарата на тыльной поверхности стопы;
III степень
:
- угол свода 156o и выше,
- высота свода менее 17мм,
- небольшой выступ на подошвенной поверхности пяточной кости становится массивным,
- отмечается и уплощение и поперечного свода, отводящая контрактура 1 пальца, стопа пронируется, пятка отклоняется кнаружи.
Стадии течения продольного плоскостопия
:
стадия продромальная
- у пациента появляется усталость, боль в стопе после длительной статической нагрузки на нее; боль обычно возникает в мышцах голени, в верхней части свода стопы; в поддержку свода стопы включаются мышцы голени, которые становятся болезненными от постоянного перенапряжения.
стадия перемежающегося плоскостопия
- боли в стопах и голенях усиливаются к концу дня, но часто они появляются и после длительной ходьбы, особенно ходьбы на каблуках, после длительного стояния; мышцы становятся напряженными, может возникнуть их временная контрактура (укорочение, уплотнение мышцы); продольный свод стопы к концу дня становится более плоским, но по утрам после сна нормальная форма стопы восстанавливается; в этой стадии в зависимости от высоты свода выделяют три степени заболевания:
- первая степень
– это начало формирования плоской стопы; высота свода при ней ниже 35 мм
;
- вторая степень
- высота свода от 25 до 17 мм
; в этой стадии в связи с повышенной нагрузкой и ухудшением условий кровоснабжения и питания развивается остеоартроз в суставах стопы;
- третья степень
- снижение высоты свода ниже 17 мм
; достидение этой степени плоскостопия означает третью стадию развития плоской стопы
стадия развития плоской стопы
- снижение высоты свода ниже 17 мм;
стадия плосковальгусной стопы
- боль в стопе появляется уже при небольшой нагрузке; свод стопы уплощен, а сама стопа резко повернута подошвой кнутри (вальгусная деформация стопы).
ВИДЫ ПЛОСКОСТОПИЯ
:
Приобретенное плоскостопие
:
паралитическое
- наблюдается при полиомиелите и параличах другого происхождении;
травматическое
– возникает после перелома лодыжек, костей стопы или при повреждении мягких тканей, укрепляющих свод стопы;
статическое
- возникает вследствие перегрузки стопы в сочетании с конституциональной недостаточностью соединительной ткани (самый частый вид плоскостопия);
рахитическое
- развивается после перенесенного рахита. Рахит нарушает нормальное формирование костей стопы.
Врожденное плоскостопие
: встречается довольно редко и является следствием внутриутробных пороков развития структурных элементов стопы.
При отсутствии адекватной коррекции плоскостопия возможно развитие следующих осложнений : развитие вросшего ногтя, нарушение осанки (в том числе и формирование сколиоза), нарушение нормального стереотипа ходьбы (косолапие при ходьбе), непропорциональное развитие мышцы ног, вальгусная деформация I-го пальца стопы, деформация всей стопы, искривление пальцев стопы, появление пяточной шпоры, мозолей, невромы; развитие деформирующего артроза голеностопных, коленных и тазобедренных суставов, разболтанности коленных суставов (и воспаления менисков), остеохондроза позвоночника, грыж межпозвонковых дисков, радикулопатии; патология подошвенного апоневроза, невралгия Мортона (сопровождается жгучими болями).
Диагноз ставят на основании характерного вида стоп в вертикальном положении больного (клинический осмотр ), характерной рентгенологической картины переднего отдела стоп и измерения высоты продольного свода на рентгенограмме.
Консервативное лечение : должно быть комплексным, направленным на снятие болевого синдрома, укрепление мышц и связок стопы, чтобы остановить прогрессирование деформации и предотвратить развитие осложнений. Показана обязательная ортопедическая коррекция в виде ортопедической обуви и стелек; необходимо ношение супинаторов, массаж стоп, лечебная гимнастика в виде статическаой и изометрической лечебной физкультуры (излечить плоскостопие коррекцией и специальными упражнениями возможно только в детском возрасте), плавание. Рекомендуются также ежедневные теплые ванны (температура воды 35-36 С) до колен. Прогноз во многом зависит от стадии развития.
Лечебная тактика при плоскостопии
:
при отсутствии жалоб и объективных признаков декомпенсации каких-либо действий со стороны врача не требуется;
при клинически проявляющемся плоскостопии обязательно требуется коррекция ортезами, даже при минимальных признаках декомпенсации (чувство усталости и умеренные боли в области стоп в конце дня или при превышении обычной нагрузки);
запущенные случаи, выраженный болевой индром могут потребовать длительного лечения, ношения специальной ортопедической обуви и даже оперативного вмешательства.
Операции могут быть выполнены на мягких тканях. В этом случае производится пересадка сухожилий мышц, пластика капсулы суставов. Операция на костях представляет собой резекцию участков костей. Чаще выполняются комбинированные оперативные вмешательства. После оперативного вмешательства пациент должен постоянно носить обувь со специальными стельками (стелька с валиком Зейтца) или супинатор.
Профилактика декомпенсации плоскостопия заключается во внимательном выборе обуви (она должна быть удобной – каблук высотой 2 см, ригидная околокаблучная часть, поддерживающая пяточную кость, и гибкая подошва на уровне плюснефаланговых суставов; верх и носок обуви должны быть достаточной высоты и ширины, комфортно вмещать все пальцы) и совете повторно обратиться при появлении симптомов.
Одним из наиболее частых ортопедических нарушений, при котором деформируется стопа, является плоскостопие.
Механизм развития плоскостопия
Наша стопа состоит из 26 костей, и включает в себя следующие отделы:
Предплюсна – участвует в формировании голеностопного сустава, и состоит из 7 костей небольшого размера.
Плюсна – состоит из 5 трубчатых костей, по числу пальцев.
Пальцы – 5 пальцев состоят из 14 костных фаланг (каждый палец включает 3 фаланги за исключением первого, большого, который состоит из 2 фаланг).

Наряду с костями эти отделы включают в себя мышцы и сухожилия. Наша стопа не является плоской. Она рельефная. Рельеф стопы сформирован на протяжении длительного эволюционного периода, по мере того как осанка человека выровнялась, и он начал передвигаться на нижних конечностях.
Благодаря рельефу стопа соприкасается с горизонтальной поверхностью не всей своей площадью, а лишь тремя точками: пяточным бугром, и головками I и V плюсневых костей. Если соединить эти точки, образуется треугольник, на который и осуществляется опора всей массой тела.
Такое строение стопы сопровождается целым рядом позитивных моментов:
- Амортизация всей стопы, смягчение ударов при движении;
- Балансировка центра тяжести всего тела;
- Удобное передвижение по неровной поверхности;
- Снижение мышечной нагрузки при передвижении;
- Более высокая результативность мышечной работы при передвижении;
- Снижение нагрузки на вышележащие отделы опорно-двигательного аппарата: на мышцы, кости и суставы нижних конечностей и позвоночника.
Свод – это структурный элемент стопы, обеспечивающий ее рельефность. Тыльная часть свода формирует подъем стопы, а подошвенная – это та часть, которая не соприкасается с землей при стоянии и при передвижении.

Если быть точным, то свод не один – их несколько. В стопе выделяют один поперечный и пять продольных сводов. Продольные своды идут через соответствующие плюсневые кости. Поперечный свод проходит через основания плюсневых костей, а также через кубовидную и клиновидную кости предплюсны.

Все кости, образующие стопные своды, фиксируются мышцами и связками. Причем связки обеспечивают статическую, относительно жесткую фиксацию, а мышцы – динамическую фиксацию, степень которой во многом зависит от мышечного тонуса.
Плоскостопие характеризуется снижением высоты сводов стопы. В зависимости от того, какие своды претерпевают структурные изменения, различают поперечное и продольное плоскостопие.
При поперечном плоскостопии высота свода или арки, образованной головками пяти плюсневых костей, снижается. Из-за этого нагрузка идет не на крайние точки, находящиеся возле головок I и V плюсневых костей, а на головки всех костей. При этом плюсневые кости и соответствующие им пальцы веерообразно расходятся в стороны, и передний отдел стопы становится распластанным. Длина стопы уменьшается, а ее ширина – наоборот, увеличивается.
На долю продольного плоскостопия приходится всего лишь 20% случаев этого заболевания. При продольном плоскостопии из-за снижения высоты продольных сводов практически вся стопа соприкасается с нижележащей поверхностью. Вследствие этого размер стопы увеличивается в длине и уменьшается в ширине. Иногда поперечное плоскостопие сочетаются с продольным. В этих случаях говорят о комбинированном плоскостопии.
Причины плоскостопия
В зависимости от причин выделяют врожденное и приобретенное плоскостопие. Врожденное, как следует из названия, формируется еще до рождения, и обусловлено структурными нарушениями стопы. Впрочем, в раннем детстве у всех малышей в той или иной степени имеются признаки плоскостопия. Поэтому диагноз врожденного плоскостопия целесообразно ставить не раньше, чем в 5-6 лет, когда стопа уже сформирована, а стопные мышцы находятся в тонусе.
Приобретенное плоскостопие обусловлено несколькими факторами, в связи с чем выделяют несколько видов этой патологии:
Наследственно. Не путать с врожденным. Здесь деформация стопы обусловлена слабостью мышц и несостоятельностью соединительной ткани, из которой состоит пяточный апоневроз и связки. Эти нарушения передаются по наследству. При этом плоскостопие не обязательно формируется в детстве. Оно может возникать в более позднее возрасте.
Рахитическое. Из-за дефицита кальция в организме снижается плотность костной ткани. Кости, образующие стопу, становятся менее прочными, и легче деформируются.
Паралитическое . Обусловлено снижением тонуса мышц при тяжелых заболеваниях ЦНС (полиомиелит, мозговые инсульты).
Травматическое . Возникает вследствие механического повреждения при травмах голеностопного сустава, костей предплюсны и плюсны.
Статическое . В основе этого вида лежит слабость мышц и связок голени и стопы, которые фиксируют своды. Статическое плоскостопие обусловлено целым рядом факторов:
- Избыточный вес. Чем больше масса, тем сильнее нагрузка на своды.
- Малоподвижный образ жизни, при котором снижается тонус мышечный тонус.
- Возрастные изменения, которые также сопровождаются снижением мышечного тонуса.
- Профессии, связанные с длительным пребыванием в вертикальном положении. Продавцы, операторы станков, и другие лица по роду деятельности вынужденные стоять по 7-8 часов в день, рискуют заболеть плоскостопием.
- Неправильно подобранная обувь. При ношении узкой, тесной обуви на высоких каблуках страдает биомеханика стопы, повышается нагрузка на поперечный свод.
Иногда в основе плоскостопия лежат несколько вышеперечисленных факторов. Но бывает и так, что установить причину плоскостопия у конкретного пациента затруднительно.
Признаки плоскостопия
Поперечное плоскостопие чаще всего развивается в 16-25 лет, а продольное заявляет о себе несколько позже, в 35-50 лет. Женщины страдают примерно в 4 раза чаще, чем мужчины. Такая разница обусловлена более слабыми мышцами и связками стопы и у женского пола. Вторая причина – ношение обуви с зауженным носком на высоких каблуках.
Типичные признаки плоскостопия:
- Боль в стопе;
- Отечность стопы;
- Болезненность и повышение тонуса икроножных мышц;
- Снижение переносимости физической нагрузки, затруднения бега, прыжков, пешего передвижения на большие расстояния, синдром хронической усталости ног;
- Косолапость – характерное положение стопы, при котором она подворачивается внутрь и ограничивается ее подвижность в голеностопном суставе;
- Изменение походки – туловище наклонено, ноги широко расставлены и чуть согнуты в коленных и в тазобедренных суставах, носки разведены, во время движения делаются широкие взмахи руками.
В дальнейшем на фоне плоскостопия формируются вторичные стопные деформации. Из-за отклонения кнаружи фаланги 1 пальца развивается его вальгусная деформация, проявляющаяся характерной косточкой или шишкой у его основания. Вальгусной деформации часто сопутствует вросший ноготь I пальца. Негативные изменения довольно часто развиваются и в соседних пальцах. При поперечном плоскостопии возрастает нагрузка на II-III пальцы. По этой причине они сгибаются в плюснефаланговых суставах и отводятся назад.
При отведении назад проступают головки плюсневых костей, образующих сустав. Такая деформация пальцев именуется молоткообразной. Ограничивается подвижность деформированных пальцев (контрактура пальцев с топы). При продольном плоскостопии из-за увеличения длины стопы повышается нагрузка на подошвенную фасцию. Впоследствии развивается плантарный фасциит – воспаление этой фасции. Воспалительный очаг формируется в месте прикрепления подошвенной фасции к пяточной кости, и принимает характер пяточной шпоры.
Но патологические изменения при плоскостопии не ограничиваются одними лишь стопами. Смещение центра тяжести, изменение осанки и походки приводит к дистрофическим и дегенеративным изменениям позвоночнике и в суставах нижних конечностей. Развивается остеохондроз позвоночника, коленный и тазобедренный артроз. Эти изменения проявляются суставными и поясничными болями, ограничением движений в позвоночнике и в суставах, атрофией мышц голеней и бедер. Иногда из-за распространенного остеохондроза пациенты жалуются на головную боль и головокружение. Особенно тяжело протекает плоскостопие у беременных. У этих женщин из-за возросшей массы тела при растущем плоде увеличивается нагрузка на стопы. Из-за этого может увеличиваться степень имеющегося плоскостопия.
Степени плоскостопия
Степени плоскостопия определяются по ряду объективных признаков. Это жалобы, выраженность деформации стопы, а также наличие осложнений. В этой связи выделяют 3 степени этого заболевания:

- Ослабление связочного аппарата. Видимая деформация стопы отсутствует. Появляется боль в стопе при длительной ходьбе. Боль исчезает после отдыха. Небольшие изменения походки.
- Боль становится постоянной и более интенсивной, распространяется со стопы на всю голень, и не исчезает после отдыха. Появляется косолапость. Видимое уплощение подошвенной поверхности стопы.
- Сильная боль и выраженное уплощение стопы. Молоткообразная деформация II-III пальцев, вальгусное отклонение I пальца. Патологические изменения в суставах нижних конечностей и в позвоночнике. Трудности в передвижении даже на небольшие расстояния.
Степень плоскостопия также определяют по числовым параметрам. И здесь классификация имеет свои особенности.
При продольном плоскостопии оценивают угол продольного свода, образованный костями предплюсны и плюсны. В норме он равен 125 0 -130 0 . Второй параметр – это высота свода, перпендикуляр, опущенный из вершины этого угла на горизонтальную поверхность. В норме высота свода должна быть более 35 мм. Различают 3 степени продольного плоскостопия:
- Угол – 131 0 -140 0 , высота – 25-35 мм
- Угол – 141 0 -155 0 , высота – 17-24 мм
- Угол более 156 0 , высота менее 1,7 мм.
Поперечное плоскостопие также оценивается по двум параметрам. Первый – это угол между I и II плюсневыми костями, величина которого в норме менее 9 0 . Второй – это угол между осью I пальца и осью I плюсневой кости. В норме он должен быть менее 14 0 . При поперечном плоскостопии, когда стопа становится распластанной, эти углы увеличиваются. В зависимости от увеличения углов выделяют 4 степени поперечного плоскостопия:
- Угол между плюсневыми костями – 10 0 -12 0 , отклонение 1 пальца – 15 0 -200;
- Соответственно 13 0 -15 0 и 21 0 -30 0 ;
- 16 0 -20 0 и 31 0 -40 0 ;
- Более 20 0 и более 41 0 .
Чем больше степень плоскостопия, тем сильнее боль, отек и двигательные нарушения.
Диагностика плоскостопия

Существует ряд признаков, на основании которых можно заподозрить плоскостопие:
- Изменилась походка и осанка;
- Трудно присесть на корточки, легче полностью наклониться вперед;
- Старая обувь вдруг становится тесной;
- Быстро стирается внутренняя часть каблука на обуви;
- Появились кожные уплотнения (натоптыши) на подошве у основания первого пальца.
Определить самостоятельно плоскостопие можно с помощью одного нехитрого теста.
Для этого смазывают подошвы каким-либо красящим или жирным веществом, оставляющим следы. Затем нужно стать ровно и без нагрузки на лист бумаги. После этого оценивают получившиеся отпечатки.
Для этого проводят линию, параллельную подошвенной вырезке, от пальцев к пятке. В самом глубоком месте вырезки опускают перпендикуляр из этой линии. Если на долю отпечатка приходится половина и более длины этого перпендикуляра, то есть плоскостопие, если меньше половины, то плоскостопия нет.
Аналогичные данные можно получить в ходе подометрии . Этот метод исследования проводится на специальном приборе – подометре. В ходе подометрии определяются основные размеры стопы (длина, ширина, высота), а также подометрический индекс – процентное соотношение высоты стопы к ее длине. Современные ортопедические центры оснащены сенсорными приборами с программным обеспечением, которые автоматически определяют и рассчитывают все необходимее параметры, и выдают заключение.
Другой диагностический метод – это подография . С помощью подографии можно оценить биомеханику шага и основные динамические характеристики передвижения. Для этого обследуемый передвигается по металлической дорожке в специальной обуви, снабженной датчиками. Для диагностики плоскостопия обязательно проводят рентгенографию стопы в двух проекциях – прямой и боковой. По полученным рентгенограммам не только диагностируют плоскостопие, но и определяют его степень.
Лечение плоскостопия
Лечение плоскостопия направлено на восстановление исходной конфигурации стопы, на укрепление стопных мышц и связок, и на устранение сопутствующих процессов воспаления и дегенерации в стопных суставах.
С этой целью показан массаж, физиотерапевтические процедуры (электрофорез, парафин, озокерит, ударно-волновая терапия), а также упражнения лечебной физкультуры.
Пациенты, страдающие плоскостопием, должны постоянно носить ортопедическую обувь, снабженную стельками-супинаторами. Эти стельки предназначены для того чтобы максимально восстановить рельефность стопы. При деформации стопы полезны занятия в плавательном бассейне, ходьба на лыжах, передвижение по неровной поверхности с опорой на наружный край стопы.
А вот от прыжков, тяжелой атлетики, гиревого и конькобежного спорта, хоккея при плоскостопии лучше отказаться.
При всех этих видах спорта деформированная стопа подвергается большой нагрузке. Хотя бывают и исключения из общего правила. Известный в прошлом заслуженный мастер спорта СССР В. Ященко страдал плоскостопием. Но это не помешало ему стать чемпионом мира по прыжкам в высоту.
Массаж, физиотерапия, занятия лечебной физкультурой и спортом противопоказаны в тех случаях, когда плоскостопие сопровождается воспалением с сильной болью и отеком. В этих случаях показано наружное использование гелей и мазей с нестероидными противовоспалительными средствами.
К хирургическому лечению плоскостопия прибегают в тяжелых ситуациях, когда консервативное лечение не эффективно, и плоскостопие III-IV степени сопровождается постоянными болями, вторичными стопными деформациями, и осложнениями со стороны других отделов опорно-двигательного аппарата. В этих случаях прибегают к различным видам пластики костей, мышц и связок стопы.
Профилактика плоскостопия
Прежде всего, нужно правильно подбирать обувь. Такая обувь должна быть по размеру, изготовленной из качественной кожи. Женщинам не рекомендуется постоянно носить туфли с зауженными носками и каблуком выше 4 см. У детской обуви каблук должен быть не выше 1,5 см. С учетом роста детской ножки такая обувь должна подбираться с запасом на 1-1,5 см. Малышам, которые еще не научились ходить, обувь с жесткой подошвой лучше вообще не надевать. Детям рекомендуется ходить босиком (разумеется, с соблюдением должной гигиены).
Взрослым следует избегать длительных физических нагрузок, особенно статического характера, связанных с длительным неподвижным стоянием. При неизбежности таких нагрузок необходим продолжительный отдых с массажем или самомассажем стоп, а также ношение обуви с супинаторами. Важно выработать правильную походку. Нежелательно при ходьбе разводить носки в стороны – при этом создается повышенная нагрузка на внутренний край стопы.
Прогноз
Лечение проводится длительно – долгие годы, и даже десятки лет. Но даже при этом нет четкой гарантии полного избавления от плоскостопия. Хотя описаны случаи, когда молодым людям с помощью интенсивных упражнений, направленных на укрепление мышц и связок, удавалось излечиться от этого недуга менее чем за 1 год.
Из-за плоскостопия возможны некоторые ограничения в выборе профессии или службы в армии. Лица с продольным или поперечным плоскостопием III-IV степени, а также с плоскостопием II степени с сильными болями, артрозом суставов стопы и контрактурами стопных пальцев признаются ограниченно годными. Это значит, что в обычной жизни их освобождают от службы в армии, и могут призывать только в военное время в нестроевые вспомогательные службы.
Все дегенеративные заболевания скелета отличаются главной особенностью – однажды возникнув, они будут лишь прогрессировать с течением времени. Это положение касается и одного из распространённых заболеваний – продольного плоскостопия. Корни этой болезни обычно лежат ещё в детском возрасте, но в полную силу она проявляет себя лишь через десять и более лет.
В этот промежуток времени патология протекает достаточно скрыто, зачастую оставаясь незамеченной самими больными. К врачам они обращаются уже на поздних стадиях заболевания, когда развиваются необратимые изменения в костях и мягких тканях свода стопы. Поэтому одним из элементов профилактики заболевания является диагностика плоскостопия на раннем этапе развития. В этом периоде болезнь легко поддаётся коррекции, что предотвращает формирование стойких осложнений.
Но как определить плоскостопие в домашних условиях? В медицинской практике ещё издавна существуют методы, позволяющие быстро проверить состояние свода стопы. Их можно легко воспроизвести и дома, используя нехитрые подручные средства. Если же с помощью них удаётся выявить признаки патологии, то нужно немедленно обратиться к врачу для дополнительного обследования.
ВАЖНО ЗНАТЬ! Единственное средство от БОЛЕЙ В СУСТАВАХ, артрита, артроза, остеохондроза и других заболеваний опорно-двигательного аппарата, рекомендованное врачами! …
В домашних условиях
Помимо целенаправленного проведения специальных тестов, можно выделить несколько ситуаций, при которых обосновано их проведение. Конечно, выполнение проб с профилактической целью даже приветствуется, чтобы диагностировать заболевание как можно раньше. Но развитие следующих признаков должно насторожить человека, побуждая к самостоятельному обследованию:
Резкое или постепенное снижение устойчивости к длительной ходьбе – после целого дня «на ногах» в области голеней и стоп появляются выраженные ноющие или тянущие боли. Отдых и водные процедуры при этом приносят облегчение, снимая неприятные ощущения. Невозможность долго находиться в положении стоя – через некоторое время развивается чувство дискомфорта в нижних конечностях. Это заставляет человека регулярно переступать, чтобы уменьшить неприятные ощущения. Сильное разгибание пальцев или поднимание стопы вверх становится ограниченным, а также умеренно болезненным. При этом в области наибольшей скованности нередко есть плотный тяж, определяемый при ощупывании. Наконец, человек может объективно заметить изменение формы отпечатка стопы. Такая ситуация обычно наблюдается после водных процедур – мокрый след от ноги остаётся на земле или гладком полу. В норме он имеет значительную вырезку по внутреннему краю, которая уменьшается при плоскостопии.
При малейшем подозрении на заболевание человек должен провести самостоятельное комплексное обследование, состоящее из оценки внешних проявлений и результатов специальных проб.
По симптомам
Начинается диагностика плоскостопия с определения характерных для этого заболевания признаков. По характерным чертам их удалось разделить на 4 степени, которые примерно соответствуют тяжести патологии. Поэтому требуется провести грамотную оценку собственных жалоб:
Первая стадия считается скрытой – её проявления практически не отличаются от симптомов обычной усталости. Периодически после длительной ходьбы (вечером) появляется чувство тяжести или дискомфорта в области подошвы. Если ощупать мышцы голени, то можно обнаружить их напряжение. Второй этап болезни называется перемежающимся – изменения в своде стопы имеют временный характер в течение дня. Во второй половине суток появляется, и начинает нарастать чувство усталости в ногах. К вечеру оно приобретает характер ноющей боли, при осмотре – внутренний край подошвы становится отёчным. К утру эти изменения полностью исчезают. Третья степень означает формирование стойкого плоскостопия – механизмы компенсации связок и мышц на этом этапе уже исчерпаны. Симптомы – боль в голенях и подошвах, снижение внутреннего края стопы – становятся положительными. Снижается устойчивость человека к нагрузкам, что влияет на его работоспособность. На финальной стадии развивается плосковальгусная стопа – из-за деформации связок она постепенно отклоняется наружу. Отмечаются постоянные сильные боли при ходьбе в области внутренней лодыжки, хромота, деформация голеностопных суставов и ахилловых сухожилий.
Нередко промежуточные стадии плоскостопия протекают незаметно для пациентов, поэтому даже при отсутствии жалоб рекомендуется проведение профилактических проб, перечисленных далее.
Плантография

Этот метод является наиболее простым и понятным, так как включает в себя творческий компонент. Его суть заключается в оценке отпечатков стоп, выполненных на листе чистой бумаги. Для этого требуется выполнить следующие действия:
Для начала теста требуется взять два чистых листа бумаги формата A4, а также растворимую в воде краску (гуашь, акварель). С помощью мягкого тампона окрашивающий раствор равномерно наносится на подошвенную поверхность стопы. Затем следует подождать несколько секунд, после чего плотно приложить ногу к листу бумаги – лучше делать это в положении стоя.
Когда получился ровный отпечаток, можно начинать его оценку. Для этого на листке от середины заднего края пятки к наружному краю третьего пальца проводится прямая линия с помощью линейки. Она позволяет разделить подошву на две части – нагружаемую и свободную. Изменение их соотношения является признаком плоскостопия:
В норме нагружаемая часть гораздо меньше свободной (соотношение около 1:2) – её внутренний край лишь немного или совсем не выходит за границы проведённой линии. Первая степень характеризуется увеличением свода стопы в средней части – плантография указывает на его расширении за пределы разделяющей линии. Соотношение между элементами изменяется, и составляет примерно 2:3 за счёт уплощения свода. При второй стадии нагружаемая часть выходит далеко за границы проведённой линии, разделяясь со свободным краем уже по средней оси стопы. На этом этапе у человека уже обязательно есть достаточно ощутимые симптомы. Плоскостопие третьей степени сложно не заметить – отпечаток подошвы приобретает совершенно симметричные очертания. Вогнутая линия внутреннего края свода полностью отсутствует.
Если дома нет краски или бумаги, то в диагностике плоскостопия помогут другие методы, основанные на измерении расстояний между отдельными элементами стопы.
Подография

Эта методика подразумевает оценку двух основных показателей: высоту свода и его длину – они формируют после вычислений подометрический индекс. Его вычисление проводится следующим образом:
Сначала требуется узнать длину стопы в миллиметрах – она определяется с помощью линейки или мягкой измерительной ленты. За это расстояние принимается прямой отрезок от кончика большого пальца до середины заднего края пятки. Затем определяется высота свода – для этого линейка ставится вплотную к внутренней поверхности стопы. Значение также берётся в миллиметрах от пола до максимально высокой точки.
После получения данных, вычисления проводятся по следующей формуле – высота свода умножается на 100, и делится на длину стопы. Итогом измерений становятся два варианта:
Если цифра получилась в пределах от 29 до 31 (или больше), то у человека отсутствует плоскостопие. Когда значение вышло менее 29, то можно говорить об умеренном снижении свода. Если же результат оказался ниже 27, то – это достоверный признак развития плоскостопия.
Этот способ не позволяет достоверно определить степень заболевания, поэтому применяется только в сочетании с другими вариантами диагностики.
Клинический метод

Как определить плоскостопие, если дома не оказалось краски или измерительной ленты? На помощь человеку в таком случае придут оригинальные способы диагностики, основанные на оценке физиологических линий. Они тоже не позволят точно определить степень болезни, но дадут возможность хотя бы заподозрить её:
Линия Фейса проводится от верхушки внутренней лодыжки к головке первой плюсневой кости – выступающей косточке сбоку от большого пальца ноги. В норме она идёт примерно через середину свода стопы. При умеренном или выраженном плоскостопии наблюдается её смещение вверх (к тыльной поверхности), что связано с опусканием большинства костей, формирующих внутренний край. Другой вариант подразумевает построение треугольника – точками в нём становятся внутренняя лодыжка, головка первой плюсневой кости и наружный край пятки. При этом оценивается два угла – у пяточной кости и лодыжки – при плоскостопии они менее 60 и больше 95 градусов, соответственно.
Эти методы в домашних условиях редко информативны, что связано с погрешностями при их самостоятельном выполнении.
Медицинская диагностика
Выявление плоскостопия врачом обычно проводится с учётом перечисленных выше способов. Но доктор знает их технику гораздо лучше, а также сопоставляет объективные данные с описанием проявлений, полученных после расспроса. Нередко болезнь выявляется совершенно случайно – во время профилактических медицинских осмотров.
Так как чаще всего патология развивается в подростковом возрасте, то усилия врачей направлены на её своевременное выявление и лечение. Опытному доктору достаточно простого осмотра стоп в разном положении, чтобы заподозрить их уплощение. Поэтому ему уже не требуется проводить специальные пробы, и пациент сразу направляется на снимок.
Рентгенологический метод

Погрешности при внешнем обследовании обычно обусловлены различной толщиной мягких тканей у каждого пациента. Это затрудняет использование стандартных величин, обеспечивающих точное определение степени плоскостопия. А на рентгеновском снимке сразу видны все анатомические образования, служащие ориентирами при оценке углов:
Для начала опять же строится треугольник, в котором есть стандартные точки – вершина пяточного бугра, головка первой плюсневой кости и нижний край ладьевидной кости. Оценивается лишь один угол, расположенный в верхней части фигуры. В норме он составляет от 120 до 130 градусов. При первой степени плоскостопия отмечается уменьшение этого значения до 140. Вторая стадия болезни приводит к дальнейшему уменьшению высоты свода стопы – при этом верхний угол находится в пределах от 140 до 155. Тяжёлое плоскостопие сопровождается значительным уплощением треугольника – необходимый показатель становится больше 155 градусов.
Вспомогательное значение при исследовании имеет определение высоты свода стопы, которая также оценивается на рентгеновском снимке. В норме линия, проведённая между максимально удалёнными точками, составляет более 35 миллиметров. При развитии патологии наблюдается её прогрессивное уменьшение.

Для начала стоит дать определение заболеванию. Это изменения положения стопы, которые появляются в связи с опусканием продольного или поперечного свода ступни. При этом заболевании теряется функция ноги, как амортизирующий эффект. Поэтому вся нагрузка перекладывается на бедренный сустав и спину. Проще говоря, это уплощение стопы, приводящее к болезненным эффектам и осложнениям, связанным со скелетом.
Статьи по теме:
Суть амортизирующего эффекта заключается в том, что при ходьбе нагрузка распределяется равномерно между суставами и позвоночником.
Симптомы и признаки появления плоскостопия
Многие люди не уделяют должного внимания первым признакам появления плоскостопия. А ведь именно так можно заподозрить заболевание на ранней стадии - это стоптанная обувь во внутреннюю сторону. На первой стадии может проявляться в виде счесанных каблуков на бок, а 3 степень плоскостопия - полное смещение обуви во внутреннюю сторону.
Симптомы, на которые стоит обратить внимание - это быстрое утомление при долгой ходьбе, боли в спине и позвоночнике, не возможность долго стоять на одном месте, появление отечности в ногах, ночные судороги. У женщин образование плоскостопия может сопровождаться головными болями, сильные боли ног при ношении каблуков. В большинстве случаев увеличивается размер ноги, т. к. свод стопы вытягивается.
Плоскостопие (фото)

Причины возникновения плоскостопия
Для правильного определения плоскостопия необходимо знать причины возникновения, могут быть следующие:
Узкая и неудобная обувь. Чаще страдают женщины, носящие довольно высокий каблук. Зауженные носы негативно сказываются на положении стопы. Пассивный образ жизни. Малая активность приводит к тому, что мышцы расслабляются, теряют упругость и, как следствие, развивается плоскостопие. Может появиться у беременных женщин. Это происходит из-за увеличения массы девушки, ребеночек растет и увеличивается нагрузка на ноги. Лишний вес негативно сказывается на положении стопы. Мышцы просто не справляются с оказываемым на них давлением. Врожденные заболевания стопы или мышц ног. Причиной может явиться рахит или полиомиелит, но встречается довольно редко.
Внимание! В отдельный пункт, влияющий на развитие плоскостопия, выделяют обувь с плоской подошвой или низкой посадкой. Ноге поневоле приходится принимать неудобную форму.

Как определить плоскостопие в домашних условиях
Если появились такие симптомы, то желательно самостоятельно проверить наличие плоскостопия. Вариантов домашнего выявления имеется несколько.
Первый метод - краски и лист бумаги
Суть заключается в том, чтобы намазать ступни любым красящим и легко смывающимся веществом, и стать на любой белый лист бумаги.
Внимание! При проведении процедуры нельзя опираться. Нужно стоять только прямо.
При просмотре получившейся картинки сделать вывод. Если вся площадь стопы закрашена, то заболевание однозначно имеется. Если есть выемка с внутренней стороны стопы и пространство между передней частью и пяткой, то с ногами проблем нет.
Внимание! Если промежутка между верхней и нижней частями стопы не наблюдается, то наблюдается одна из разновидностей плоскостопия.
Стоит отметить, что такой способ для проверки малышей не подойдет. Отметить нужно и ошибки, которые могут появиться в процессе. Главное, хорошо смазать стопу. Если раствор будет жидким, то четкого рисунка не получится, скажется на качестве.

Второй метод - чертим прямые
Сначала все делается также, как и в предыдущем пункте: берется краска и смазывается стопа, после нужно стать на лист бумаги. После процедуры надо провести линию от основания большого пальца до середины пятки. Вторая прямая чертится от центра пятки до промежутка между указательным и средним пальцами. Если углубление на рисунке заходит вправо за обе линии - плоскостопия не наблюдается.
Как проверить плоскостопие в домашних условиях по методу Фринлянда
Надо измерить высоту и длину ступни. После этого первый показатель умножается на сто и делится на длину. Если получились цифры в пределе от 29 до 31 - это норма. Если результат попадает в промежуток менее нормального - заболевание есть.
Приблизительный шанс появления заболевания
В домашних условиях можно определить примерный шанс появления плоскостопия. Никаких трудностей возникнуть не должно.
Если посмотреть на стопу и увидеть, что она узенькая с выступающим выше остальных большим пальцем, то можно не волноваться. Риск появления плоскостопия приблизительно равен 50 процентам. Такую ножку называют Египетской.
Если стопа широкая с двумя равными по длине пальцами (большой и указательный), то, к сожалению, риск довольно велик. Рекомендуется больше ходить без обуви и периодически массажировать ступню.
Если указательный палец выдается вперед остальных, а ширина стопы не большая, то риск имеется, но довольно маленький.

Как в домашних условиях определить плоскостопие у детей
Нужно сказать о том, что еще в утробе матери ножки ребенка расположены неестественно. Нормальное положение они принимают, когда начинают укрепляться мышцы. Поэтому, у совсем крошечных детей, это сделать практически невозможно. До 4-5 лет ножка еще полностью не сформировалась. Для остальных это сделать довольно трудно, но возможно. Основных критерия два:
носочки могут подворачиваться во внутреннюю сторону; при ходьбе опора идет на внутреннюю часть; опухание одной или двух стоп.
Желательно обращаться сразу к хирургу-ортопеду. Только опытный специалист может поставить правильный диагноз.
Внимание! Плоскостопие легче подвергается лечению с детства. Чем раньше выявлено, тем лучше. У взрослых протекает немного сложнее.

Какие бывают степени плоскостопия
В профессиональной сфере степень плоскостопия определяется при помощи рентгенографии. В домашних условиях сделать это можно при помощи описанных выше методов. По листку с отпечатком можно сделать следующие выводы:
углубление занимает более трети, но меньше половины - первая степень; менее трети отпечатка - вторая степень; белого углубления вовсе не наблюдается - третья степень.
Стоит отметить, что врач при осмотре определяет угол свода и высоту. Если первый параметр варьируется в пределе от 131 до 140, то степень болезни первая; от 141 до 155 - вторая, от 155 и выше - третья.
Разновидность
Иногда проявляется так называемое поперечное плоскостопие. Обычно появляется у женщин средних лет. Основным признаком является поворот большого пальца в любую из сторон. Это в домашних условиях легко диагностируется. Бывает также три степени.

В чем опасность плоскостопия
Плоскостопие, если не лечить, может грозить появлением боли в суставах, стопах и позвоночнике, могут появиться грыжи, артроз и сколиоз. К тому же нарушается кровоснабжение стопы, что негативно сказывается на всем организме.
Возможные осложнения
Это могут быть:
боли в суставах и спине; громкая и тяжелая походка; слабость мышц на ногах; искривление пальцев; появление так называемых пяточных шпор; остеохондроз; сколиоз; ослабление и движения коленного сустава; шанс появления вросшего ногтя.
Лечение плоскостопия
Существует большое количество комплексов упражнений. Каждый из них уникален и действенен. Можно привести в пример один из них.
Внимание! Вы можете узнать как избавиться от плоскостопия в домашних условиях.
Сесть на стул, а ступни спустить на пол. Затем необходимо поджимать пальцы по несколько раз в 3-5 подходов. Затем следует поднимать ступни ног вверх, не отрывая пяток. После этого все меняется местами: не двигая пальцев, надо поднимать пятки по 3-5 раз. Далее, подтягивать вверх большие пальцы, а после выполнения процедуры, нужно поднимать все пальчики. При крайнем упражнении стопы должны быть повернуты во внутреннюю сторону.

В целях профилактики полезным будет при отдыхе катать внутренней частью стопы любой маленький упругий мячик или шарик. Помимо положительного эффекта на положение ножки наблюдается улучшение циркуляции крови, что очень полезно.
Подведение итогов
В заключение можно сказать о том, что у детей плоскостопие иногда трудно диагностировать. И в домашних условиях это сделать довольно проблематично, но возможно. Своевременное выявление плоскостопия - залог крепкого здоровья и отсутствия многих проблем. Главное, правильно провести диагностику.
Плоскостопие сегодня является довольно распространенным заболеванием, которое нередко сопровождает современных людей благодаря их образу жизни. Оно представляет собой различной степени деформацию стопы, при отсутствии своевременного лечения приводящую к мучительным болям в ногах, пояснице и даже голове.
Плоскостопие - болезнь довольно коварная, так как может протекать без явно выраженных симптомов и в то же время сильно портить жизнь. И правда, вряд ли найдется человек, который никогда не жаловался на усталость ног, особенно если этому предшествовала долгая прогулка или другая существенная нагрузка. Однако если чувство усталости в ногах не покидает вас долгое время и регулярно повторяется, сопровождаясь болью – это повод задуматься о необходимости визита к ортопеду.
Основные симптомы плоскостопия следующие:
ноги быстро устают при непрерывном движении или в положении стоя в течение долгого времени; в конце дня ноги кажутся свинцовыми, заметно отекают; часто случаются судороги ног, особенно утром; регулярно болит спина, особенно поясница.

Поперечное плоскостопие обладает следующими характерными симптомами:
косточка, появившаяся на основании большого пальца; расширение стопы; большой палец заметно отклонен наружу, второй и третий пальцы деформированы.
Заметим, что подобные признаки не обязательно свидетельствуют о наличии плоскостопия: похожим образом проявляют себя некоторые сосудистые и эндокринные заболевания. Только осмотр врача-ортопеда позволит определить точный диагноз.
Дополнительными признаками, сигнализирующими о нарушении формы стопы, являются неравномерное стаптывание обуви (внутренний край оказывается более стоптанным), визуальное увеличение стопы в ширину или длину, в результате чего требуется приобретение обуви на размер больше, трудности при ношении высоких каблуков.
Причины плоскостопия
Стопы человека являются своего рода амортизаторами (пружинами) при ходьбе благодаря двум видам сводов – поперечным и продольным. Поперечный свод проходит под основанием пальцев, а продольный – с внутренней стороны по краю стопы. Такое строение позволяет избежать чрезмерной нагрузки на позвоночник и суставы и обеспечивает правильную работу всего опорно-двигательного аппарата.

Однако правильная работа всей системы возможна только в том случае, когда своды стоп имеют достаточную высоту. Если же высота свода ниже положенной границы, нагрузка на опорно-двигательный аппарат заметно увеличивается, что может повлечь за собой самые серьезные последствия для организма.
В зависимости от того, строение какого свода нарушено, выделяют два основных типа плоскостопия – поперечное и продольное. Довольно часто у больного присутствуют оба типа одновременно.
Стадии развития болезни
Плоскостопие не возникает внезапно; процесс развития болезни достаточно продолжительный. Его можно разделить три основные стадии.
Ноги начинают болеть довольно часто, быстро устают, у человека заметно портится осанка. Кости стопы при этом ещё не поверглись ощутимой трансформации, своды сохраняют нужную форму. Своды стоп начинают деформироваться: их высота уменьшается на 1,5-2,5 см. Ноги болят все чаще и сильнее, причем не только стопы, но и голени с лодыжками. Походка заметно тяжелеет. Изменение стопы становится все более заметным. Даже небольшие нагрузки приводят к сильным болям и отекам ног. Также больной ощущает дискомфорт в пояснице и головные боли. Если болезнь достигла этой стадии, последствия могут быть достаточно серьезными: возможны развитие грыжи межпозвоночного диска, сколиоз, остеохондроз, артроз.

Как видно из вышесказанного, во избежание осложнений следует как можно больше внимания уделять диагностике плоскостопия, ведь только грамотное и своевременное лечение позволит вернуть больного к полноценной жизни. При этом желательно, но не обязательно регулярно посещать ортопеда: существует несколько простых способов, как определить у себя наличие плоскостопия прямо дома.
Причины заболевания
Некоторые ученые считают, что плоскостопие может возникнуть вследствие генетической предрасположенности. Как бы то ни было, в группу риска однозначно входят все люди, имеющие прямых родственников со схожим заболеванием.

Также развитию плоскостопия в немалой степени способствуют лишний вес, беременность, профессиональные занятия спортом или профессия, при которой приходится долго стоять. К прямым причинам возникновения плоскостопия относят ряд болезней:
рахит; остеопороз; полиомиелит; нарушение функций коленного и тазобедренного суставов; полученные травмы.
Плоскостопие чаще всего встречается у людей преклонного возраста.
Как диагностировать плоскостопие в домашних условиях
Ставит подобный диагноз, как правило, врач-ортопед. Но есть несколько способов, как определить плоскостопие в домашних условиях. Разумеется, если подозрения подтвердятся, визит к ортопеду все-таки необходим. Ведь запускать болезнь нельзя, так как это грозит достаточно плачевными последствиями.
Самый простой и верный способ, как определить наличие плоскостопия, следующий. Необходимо взять жирный крем и нанести его на всю поверхность стопы (смазываются сразу обе стопы). Затем нужно встать ногами на белый бумажный лист. Стоять следует прямо, ни на что не облокачиваясь: только так результат будет правильным. На бумаге останутся отпечатки, которые и укажут на наличие болезни. К примеру, там можно увидеть размер выемки, находящейся с внутренней стороны стопы, который должен составлять не менее половины ее ширины.

Если выемка меньше или ее нет совсем, это говорит о наличии плоскостопия. Вместо крема может использоваться растительное масло или слабый раствор зеленки. В клиниках подобный тест применяют, используя для этого специальный аппарат – плантограф. Он представляет собой рамку, обтянутую полиэтиленом. На него наносят слой чернил, на которые помещается чистый лист. Отпечатки, полученные таким способом, наиболее точны.
Следует помнить, что этот метод подходит только взрослым, так как у детей моложе 5 лет стопа не до конца развита и имеет защитную жировую прослойку. В таком случае определить наличие заболевания сможет только специалист.
Следующий метод также основан на изучении отпечатка стопы. Необходимо провести прямую линию между центром основания большого пальца и серединой пятки. Затем нужно зафиксировать расстояние между центром пятки и точкой, находящейся между основаниями среднего и указательного пальцев ног. Если самое узкое место на стопе расположено за границами обеих линий или находится в пределах границы второй, плоскостопие отсутствует. Если выемка заканчивается между проведенными линиями, скорее всего у вас первая степень плоскостопия. Если же исследуемый контур выходит за пределы обеих линий, это свидетельствует о второй, а может и третьей степени трансформации стопы.

Ещё один известный метод, которым часто пользуются и врачи-ортопеды – метод Фринлянда. В этом случае высоту ступни умножают на ее длину. Результат должен быть не менее 29-31. Если цифры находятся в диапазоне 27-29, возможно наличие плоскостопия. Показатель ниже 25 означает ярко выраженное плоскостопие. На этом же методе основано действие аппарата – подометра.
Степень подверженности плоскостопию можно определить по форме стопы.
Если второй палец на ноге длиннее других, а ступня имеет среднюю ширину, возникновение плоскостопия маловероятно. Широкая стопа в сочетании с одинаковыми по длине первыми пальцами говорит о том, что развитие плоскостопия крайне вероятно. Узкая стопа и длинный большой палец свидетельствуют о риске плоскостопия, составляющем примерно 50%.
Определение плоскостопия у детей
В первые два года у малыша нет выраженных сводов стоп, так как вес младенца еще мал, да и нагрузок на стопы он практически не испытывает. Снаружи их стопы выглядят абсолютно плоскими, так как имеют жировую прослойку. Как только ребенок начинает ступать ножками, у него появляются обычные своды стоп. Чтобы стопы сформировались правильно, необходимо подбирать ребенку удобную, качественную обувь и регулярно водить его к врачу-ортопеду.

Родителям следует насторожиться, если их ребенок:
ступает носками внутрь, то есть косолапит; правильное положение стоп у детей – параллельное; при ходьбе основная нагрузка приходится на внутренние края стоп.
Наличие подобных признаков не должно оставаться незамеченным: ведь только в юном возрасте плоскостопие можно вылечить. Скелет в этом возрасте ещё не окостенел и легко поддается корректировке. Статистика показывает, что, если провести грамотное лечение плоскостопия в возрасте до 6 лет, можно избежать тяжелых последствий болезни в зрелом возрасте.
Самый точный способ определения плоскостопия у детей – рентген. Врач делает снимок в разных проекциях и определяет наличие и степень плоскостопия, а также назначает методы лечения. К рентгену следует прибегать во всех сомнительных случаях, когда требуется постановка точного диагноза.
Как предотвратить плоскостопие
Профилактика заболевания состоит, в первую очередь, в регулярных, но умеренных физических нагрузках. Самое простое и эффективное упражнение – попеременное хождение на носках и пятках, выполнять которое нужно каждое утро и каждый вечер. Бег по утрам несколько раз в неделю также является хорошей профилактикой плоскостопия. Важно не увлекаться чрезмерными физическими нагрузками, так как их избыток, как и недостаток, могут повлечь за собой опасный недуг.
Набор определенных движений, тем не менее, может помочь не только предупредить болезнь, но и облегчить симптомы уже существующего заболевания. Не менее полезны для стоп обычные прогулки босиком по траве, песчаным пляжам, камешкам. Мышцы стопы также хорошо тренируются во время плавания кролем, брасом и другими стилями, при которых активно задействованы ноги.

Важным фактором, влияющим на возникновение плоскостопия, является правильный выбор обуви: неудобная колодка, узкие туфли или высокие каблуки при регулярном ношении могут привести к заболеванию стоп.
Улучшить кровоснабжение ног помогают вечерние теплые ванны. Они также хороши для снятия усталости ног. Не повредит стопам и еженедельный массаж, хорошо расслабляющий мышцы.
На начальных стадиях плоскостопие не кажется нам чем-то серьезным, способным ограничить жизнедеятельность и причинить боль. Важно помнить, что это серьезное заболевание, и, если запустить недуг, он может доставить массу проблем. Поэтому выявить плоскостопие следует как можно раньше. Постоянные домашние наблюдения могут помочь вам в этом. Поэтому не оставляйте без внимания состояние здоровья ваших ног и обязательно следите за походкой детей.
Тело человека напоминает сложную конструкцию, где все детали взаимосвязаны. Стопы представляют фундамент, на котором основана конструкция тела. Плоскостопие считается распространённым заболеванием стоп, нарушением страдают 30% населения.
Причины возникновения
Плоскостопие - уплощение свода стопы либо деформация, возникающая по причине различных факторов:
- Серьёзная травма, включая перелом голеностопного сустава. Вследствие длительного пребывания стопы в гипсе, отсутствия физических нагрузок на стопу, развивается мышечная гипотрофия, приводящая к развитию указанного нарушения;
- Недостаток в организме человека витамина D, в результате развивается деформация костей стопы, приводя к развитию плоской стопы;
- Частое использование высокого каблука, туфель на шпильках приводят к уплощению подошвы, деформации пальцев стопы;
- Профессиональная болезнь, возникшая по причине «стоячих» профессиональных обязанностей: повар, продавец, менеджер торгового зала.
Страдания ног
Что происходит со стопой
Стопа человека в нормальном состоянии обнаруживает 2 здоровых свода (продольный и поперечный свод), выполняющих функцию амортизации при ходьбе. Если у человека начинает развиваться степень поперечного или продольного плоскостопия, стопа становится плоской либо в поперечном своде (2 степень), либо в продольном своде (первая степень). Возможны комбинированные деформации, когда уплощаются два свода – 3 степень патологии. В случаях развития продольного плоскостопия 3 степени у человека при ходьбе исчезают амортизирующие функции суставов и происходят ударные нагрузки на голеностопные, коленные и тазобедренные суставы. Суставные поверхности ударяются друг о друга, возникает боль и травма сустава. Сопутствуют продольному плоскостопию артроз, сколиоз и остеохондроз.
Виды плоскостопия
Выделяют три основных вида заболевания:
- Врождённое, диагностируется на первом году жизни;
- Приобретённое, возникает под влиянием факторов повседневной жизни;
- Статистическое, возникающее в результате профессиональных обязанностей «стоячих» профессий.
Проверка плоскостопия
Степени плоскостопия, угол наклона стопы
В зависимости от угла наклона стопы и высоты свода различают степени развития заболевания:
- Первая степень – наклон составляет угол 130-140 градусов, высота достигает 35-25 мм;
- 2 степень – наклон угол от 141 до 155 градусов, где высота свода не более 24 мм;
- 3 степень – наклон составляет угол, превышающий155 градусов, высота менее 17 мм.
Симптомы плоскостопия
Выявить болезнь самостоятельно возможно на поздних этапах развития, яркими симптомы становятся и начинают проявляться при 2 и 3 степени развития болезни. Симптомами проявления плоскостопия 3 степени считаются:
- Боли в стопах при незначительных физических нагрузках: ходьбе, лёгком беге. Нормой считается прохождение человеком от 10 тысяч шагов в день. При пятиминутной ходьбе возникающие болевые ощущения, тяжесть и жжение в области стоп сигнализируют о развитии заболевания;
- Хроническая усталость ног, иногда сопровождающаяся головной болью;
- Ноющие боли в пояснице и отделе тазобедренного сустава;
- Появление хрустов в области голеностопа, колен и тазобедренных суставов.
Прогрессивное развитие плоской стопы третьей степени приводит к изменению походки и осанки человека. Начинает развиваться деформация большого пальца на ноге - палец отходит в сторону, ограничивая движения при ходьбе. Постоянное чувство дискомфорта присутствует на протяжении всего цикла заболевания, лечат болезнь столько, сколько потребуется.
Как выявляется патология
В 90-е годы распространённой проверкой на наличие и степень развития считался метод, которым пользуются ортопеды-консерваторы и сейчас. На белый лист бумаги человек встаёт обеими ногами, с предварительно помеченными стопами специальной быстросмывающейся краской. По отпечаткам стоп устанавливается наличие и степень болезни.
Для подтверждения нарушения проводится рентген стоп, делаются снимки. По рентгеновским снимкам определяется стадия развития деформации стопы. Снимки подшиваются в историю болезни.
В домашних условиях определить наличие и стадии развития гиперпронации можно по повседневной обуви, находящейся в эксплуатации свыше 4-5 месяцев. Если протектор на подошве стирается равномерно, стопа здорова. Если протектор стёрт с внутренней стороны больше, признак свидетельствует о развитии деформации стопы.
Подъём пальца на 90 градусов
Дополнительный метод проверки – загиб большого пальца на ногах под углом в 90 градусов, при этом человек, у которого проверяется наличие дефекта, должен стоять прямо, смотреть вперёд, ноги на ширине бёдер. Помощник, поднимая большой палец на ноге (угол 90 градусов), оценивает степень тяжести подъёма. При плоскостопии поднять палец на угол 90 градусов невозможно.
Профилактика и лечение, ортопедические стельки
В целях профилактики плоскостопия у женщин потребуется исключить повседневную носку обуви на высоких каблуках. Правильно надевать подобную обувь 2-3 раза в неделю.
В повседневной жизни во время рабочего дня при «стоячей» профессии полезно ежечасно ходить на пятиминутный перерыв.
Осуществляя правильный уход за стопами, возможно избежать развития болезни. К уходу относятся профилактика и своевременное обращение к врачу-ортопеду при наличии признаков плоскостопия.
В целях лечения используются ортопедические стельки – супинаторы, производящие поддержку стопы. Стельки облегчают нагрузку на стопу, помогают корректировать положение стопы при ходьбе. Носить стельки рекомендуется ежедневно. Детское плоскостопие на ранних стадиях легко поддаётся лечению с помощью стелек.
Обувь со специальной стелькой
Медиками разработана ортопедическая обувь со стельками, где включены специальные вставки в подошве и стельках, не дающие стопе возможности заваливаться вовнутрь. Приспособления помогают корректировать высоту внутренней выемки, что значительно облегчает процесс хождения, особенно при развитии плоскостопия третьей степени. Хорошим методом в лечении заболевания считается ношение обуви со стельками и массажные манипуляции на стопах.
Разновидностью методов в лечении патологии станет специальная тридцатиминутная гимнастика, проводимая ежедневно в комплексе с врачебными рекомендациями. Вначале полагается руками помассировать стопы в пределах 2-х минут. Потом в течение 10-15 мин ходить на тыльной стороне стопы, попеременно с внутренней стороной стопы. Последнее упражнение гимнастики - делать перекат с пятки на носок в течение 5-10 мин. Гимнастику делают ежедневно.
Хождение по неровностям (по песку, гальке, массажному коврику) возобновляет хороший поток кровообращения, облегчая симптомы плоскостопия второй и третьей степени.
При прогрессивном развитии плоскостопия 3 степени требуется оперативное хирургическое вмешательство. После проведённой операции шансы на восстановление стопы резко увеличиваются.
Мифы о плоскостопии
Среди множества людей бытует миф, что обозначенное заболевание – исключительно детская болезнь. Развеем заблуждение. Заболевание появляется при рождении либо в течение жизни. В любом возрасте болезнь способна развиться вследствие травм или неправильного ухода за стопами.
Следующим мифом считается мнение, что болезнь наследственная. У людей с развитой степенью патологии рождаются вполне здоровые дети. Заболевание не влияет на передаваемый генетический набор хромосом, единственным фактором бывает, что степень развитости мышечной ткани у таких детей будет немного ниже, чем у других. При правильных мерах профилактики и правильно подобранной обуви заболевания легко можно избежать.
В зависимости от степени плоскостопия назначается соответствующее лечение патологии. Тяжелая стадия заболевания сопровождается симптомами патологических изменений в позвоночнике, что еще более увеличивает нагрузку на стопу при ходьбе. Чтобы не допустить серьезных осложнений, которые можно эффективно лечить только хирургически, следует своевременно выявлять плоскостопие у детей.
Схема определения степеней плоскостопия
Нормальные показатели продольного и поперечного свода стопы
По внутреннему краю стопы размещается продольный свод. Он образован пяточной, кубовидной и плюсневыми костями, укреплен подошвенным апоневрозом. Такая структура позволяет стопе выполнять амортизирующую функцию при ходьбе и прыжках, предотвращать повреждение анатомических структур ступни.
Внутренний свод образуется второй и первой плюсневыми, клиновидными, ладьевидной и таранной костями. Он выполняет пружинную функцию при давлении на подошву сверху.
Соотношение и размеры углов между этими анатомическими компонентами измеряются на рентгеновских снимках, что позволяет определить стадию плоскостопия.
Угол продольного свода в норме равен 124-129 градусам. Он измеряется между прямыми линиями, проведенными между головкой первой кости плюсны, серединой клиновидного сустава и вершиной пяточного бугра. Если из вершины этого угла опустить перпендикуляр к основанию стопы, его высота в норме составляет около 39 мм.
Поперечный свод расположен между головками плюсневых костей. На рентгенограмме при объединении верхних контуров этих костей линиями образуется дугообразная линия. Если она имеет линейную или искривленную форму, диагностируется поперечное плоскостопие.
Угол, образованный 1-й плюсневой костью и большим пальцем, в норме не превышает 15 градусов. Между второй и 1-й плюсневой костью угол не больше 10 градусов.
При расположении на горизонтальной поверхности стопа имеет 3 пункта фиксации: выступающая часть пятки, головка 1-й и 5-й плюсневой кости. При уплощении сводов точки фиксации меняются, что вызывает боль, отек подошвы и другие клинические проявления заболевания.
Выпуклость свода поддерживается мощным связочно-мышечным комплексом. Связки играют роль своеобразных затяжек, которые помогают фиксировать конструкцию стопы. Мышцы выполняют функции пружинного амортизатора.
Выделяют 3 разнородные группы мышц подошвы:
- внутренние – отвечают за отведение и приведение большого пальца;
- наружные – регулируют движение мизинца;
- срединные – обеспечивают функционирование всех остальных пальцев.
За счет сокращения и расслабления всех этих групп мышц поддерживается поперечный и продольный свод. Расходящиеся в разные стороны пучки формируют между собой сложный функционирующий комплекс. Когда кровоснабжение или питание мышц и связок стопы нарушается, выпуклость уплощается.
Какие причины влияют на формирование стадий плоскостопия:
- врожденная слабость связок и мышц;
- низкая прочность костной ткани;
- длительное хождение;
- узкая обувь;
- травмы стопы.
Определяем клинические степени продольного плоскостопия
Стадии изменения свода
Клиническая классификация насчитывает 4 степени продольного плоскостопия.
- 1-я стадия (предболезнь) клинически характеризуется болью в стопе, которая появляется после длительной физической нагрузки.
Отечность в подошве возникает после долгой ходьбы и в вечернее время. Чтобы не допустить ее прогрессирование, следует соблюдать принципы правильной ходьбы (нельзя расставлять носки наружу).
После интенсивных физических нагрузок необходимо дать ногам отдых. Для этого лучше их разместить на подушке выше уровня сердца.
- Плоскостопие 2-й степени (перемежающая ступня).
При ней к концу дня возникает усталость и отечность. Высота несколько снижена, а продольный угол расширен. К вечеру нарастает уплощение подошвы. Для профилактики перехода степени в 3-ю или 4-ю стадию следует избегать длительной нагрузки, а при ходьбе не разводить носки ног наружу.
- Плоскостопие 3-й степени (плоская стопа).
При нем возникает боль в подошве даже при малейшей физической нагрузке. Стопа значительно уплощается, ее передняя часть расширяется, а большой палец смещается кнаружи. Чтобы облегчить симптомы, требуется ношение стелек, ортопедической обуви. В некоторых случаях врачи назначают хирургическое вмешательство.
- Симптомы 4-й степени легко определить визуально.
Ступня имеет резкий поворот подошвы внутрь, а также уплощение вогнутости. Лечить эту стадию патологии можно лишь хирургическими методами, так как симптомы сопровождаются сильной болью.
Как определить вид плоскостопия рентгенологическими методами
Рентгенологических стадий заболевания столько, сколько клинических степеней. Чтобы четко установить вид патологии у детей, после 4 лет им выполняют рентгенографию стопы в боковой проекции.
На рентгенограмме рисуются необходимые линии, чтобы определить изменения. Желательно делать функциональные снимки под нагрузкой. Для этого ребенка ставят на деревянную подставку, имеющую высоту 5 см. При выполнении рентгенографии вторая нога отводится назад, а исследуемый опирается рукой на край стула. Снимки выполняются при опоре исследуемого на ногу, стоя на подставке.
Какие линии определяют на рентгенограмме степени продольной плоской стопы:
- продольный угол (между ладьевидно-клиновидным суставом и бугром пятки). В норме он равен 124-129 градусам;
- величина свода – перпендикуляр из вершины угла на основание стопы (39 мм).
Степень поперечного свода определяется по снимку, выполненному в прямой проекции с нагрузкой.
Рентгенологическая классификация патологии является самой точной и позволяет правильно лечить заболевание. Она предполагает следующие степени плоскостопия:
- 1-я степень диагностируется, когда 1-я плюсневая кость незначительно отклонена внутрь. При этом вторая кость смещена в направлении подошвы. Все промежутки между костями значительно расширены. При этом угол между 1-й и 2-й костью равен 10-11 градусам, а отклонение первого пальца – 15-19 градусам;
- при 2-й стадии нагрузка распределяется между 2-й и 3-й плюсневой костями. За счет этого они расширяются и гипертрофируются. Возникают остеофиты (костные разрастания) по краям головок данных костей. Угол расположения 1-го пальца при этой степени равен 21-29 градусам, а между 1-й и 2-й костями – 13-14 градусам. Сильное смещение 1-го пальца наружу называется вальгусной деформацией (hallux valgus);
- 3-я степень поперечного плоскостопия характеризуется молотообразным искривлением 2-го и 3-го пальцев. На снимках в этой стадии определяется угол отклонения первого пальца, равный 31-39 градусам, между 1-й и 2-й костями значение составляет 16-19 градусов;
- 4-я степень – выраженное нарушение анатомических соотношений между костями плюсны с углом между 1-й, 2-й костями более 20 градусов, величина смещения 1-го пальца превышает 40 градусов.
Специальные домашние тесты для определения высоты свода стопы
Клинические признаки зависят не столько от тяжести патологии, сколько от ее степени. На начальных стадиях лечить заболевание можно нормализацией режима ходьбы, питания и выполнением рекомендаций ортопеда-травматолога. На поздних стадиях (3-я, 4-я) потребуется хирургическое лечение.
У маленьких детей (до 4 лет) заболевание сложно выявить, но в более старшем возрасте это можно определить простым тестом:
- растворите любой краситель (бриллиантовый зеленый с водой в пропорции 1 к 10);
- этим раствором смазываются ступни у детей. Затем ребенок становится на белый лист бумаги. Однако становиться нужно так, чтобы на листе оказались обе ноги;
- отпечаток оцениваем по методу Яралова-Яраленда. По нему требуется соединить среднюю часть основания большого пальца с центром пятки. Вторая линия идет от середины пятки ко второму промежутку между средним и указательным пальцем.
Результаты помогут определить степень плоскостопия. Если изгиб заходит за первую линию, свод у ребенка нормальный. При 1-й степени изгиб подошвы заходит за обе линии. В ситуации, когда изгиб не пересекает обе линии, диагностируют 3-ю или 4-ю степень заболевания.
Следует заметить, что плоскостопие лечить нужно сразу после его обнаружения. Только так можно предотвратить прогрессирование. У детей данное заболевание с течением времени сопровождается патологией позвоночника. И лишь правильная профилактика плоскостопия предотвратит грозные осложнения!
Различают три степени плоскостопия, в зависимости от размера угла свода стопы. Поскольку у человека два свода в стопе, продольный и поперечный, то выделяют соответственно два вида степеней данного заболевания: продольное и поперечное плоскостопие.
Каждый вид плоскостопия обладает своими характерными особенностями, но все же выделить некоторые общие черты у обоих видов недуга возможно.
В целом, 1 степень плоскостопия обычно называют слабовыраженным плоскостопием. В это время заболевание больше напоминает просто косметический дефект.
2 степень – перемежающееся, или умеренно выраженное плоскостопие – как правило, характеризуется изменениями, которые заметны невооруженному глазу. Заболевание набирает силу, и человек начинает испытывать боли в стопе, голеностопе. При этом изменяется походка, появляется некоторая косолапость либо тяжелая поступь.
3 степень, или выраженное плоскостопие, - это полная деформация стопы. Приводит это к нарушению работы опорно-двигательного аппарата, могут развиться сколиоз, остеохондроз, артрозы или даже грыжи межпозвоночного диска. Боли становятся сильнее, человек испытывает трудности при ходьбе, а о занятиях спортом на этой стадии заболевания можно забыть.
Это были общие черты обоих видов плоскостопия, а теперь более детально рассмотрим каждый вид заболевания.
Степени продольного плоскостопия
При продольном плоскостопии становится плоским продольный свод, а стопа соприкасается с полом практически всей своей поверхностью. Длина стопы при этом немного увеличивается. Продольное плоскостопие встречается, как правило, у молодых женщин с избыточным весом, а также у людей, работа которых требует постоянного статического напряжения (продавцы, бухгалтеры, секретари). Чем больше вес человека, тем большая нагрузка оказывается на стопы.
Первая степень обычно не беспокоит человека, за исключением усталости в ногах и болевых ощущениях в стопах при физической нагрузке. Вторая степень дает о себе знать усиливающимися болями в ногах, затруднениями при подборе обуви. Третья степень продольного плоскостопия вызывает постоянные боли в ступнях, голени и даже пояснице, а подбор обуви на этой стадии не просто затруднен, а иногда даже и невозможен вовсе.
Рассмотрим подробнее физиологические характеристики каждой степени продольного плоскостопия:
- Плоскостопие 1 степени . Диагноз «Первая степень продольного плоскостопия» означает, что угол свода стопы равен 131-140°, высота свода 35-25 мм.
- Плоскостопие 2 степени . Вторая степень говорит о повышении уровня свода стопы от 141 до 155°, высота свода при этом становится 24-17 мм, могут быть заметны признаки искривления таранно-ладьевидного сустава.
- Плоскостопие 3 степени . Третья степень продольного плоскостопия указывает на увеличение показателей: угол свода составляет более 155°, высота же – менее 17 мм; при этом заметны признаки деформирующего артроза некоторых других суставов стопы.
Степени поперечного плоскостопия
При этом виде плоскостопия уплощается поперечный свод стопы, а ее длина немного уменьшается. Пальцы стопы изменяются в молоткообразную форму, а большой палец отклоняется от остальных. Поперечное плоскостопие характерно в основном для женщин 30-50 лет. При этом наблюдаются также т.н. «натоптыши» и «косточка» (разрастание кости на пальце ноги).
Первая степень поперечного плоскостопия обычно проявляется в периодических болях в стопах, особенно в передней части. Вторая степень приносит боли, локализованные под головками средних плюсневых костей. Третья степень дает о себе знать постоянными и сильными болями под головками плюсневых костей, там же, как правило, формируются значительные натоптыши.
А теперь рассмотрим физиологические особенности каждой из степеней поперечного плоскостопия более детально:
- Плоскостопие 1 степени . Первая степень поперечного плоскостопия характеризуется углом между I-II плюсневыми костями в 10-12 градусов;
- Плоскостопие 2 степени . Вторая степень говорит об увеличении вышеуказанных углов до 15 градусов;
- Плоскостопие 3 степени . Третья степень поперечного плоскостопия указывает на увеличение данных показателей до 20 градусов.
Подробнее узнать о том, как диагностируется плоскостопие и его степени, Вы можете в статье «Как определить плоскостопие?», а ознакомиться со способами лечения этого недуга Вам помогут статьи «Лечение плоскостопия у детей и взрослых» и «Лечение плоскостопия в домашних условиях»
Деформирование стопы вызывает патологии позвоночника и приводит к болезненным осложнениям в коленях и тазобедренном суставе. Поэтому стоит узнать, как определить степень плоскостопия в домашних условиях, чтобы своевременно устранить заболевание на начальном этапе развития.
Стопа выполняет функцию природного амортизатора, который защищает опорно-двигательный аппарат от ускоренного изнашивания и позволяет человеку безопасно передвигаться, в том числе бегать или прыгать.
Деформирование такого механизма вызывает патологии позвоночника и приводит к болезненным осложнениям в коленях и тазобедренном суставе. Поэтому стоит узнать, как определить степень плоскостопия в домашних условиях, чтобы своевременно устранить заболевание на начальном этапе развития.
Экспресс-методы определения плоскостопия в домашних условиях
Чтобы предотвратить плоскостопие у вашего ребенка, следует правильно выбрать обувь на первые шаги.
Первые признаки плоскостопия
Плоскостопие может протекать бессимптомно и при этом негативно воздействовать на организм человека.
И все же выделяют ряд неспецифических признаков, которые могут указывать на деформацию стопы или некоторые другие заболевания, связанные с работой сосудистой и эндокринной системы:
- кожа подошвы нетипичного цвета, в частности красного, бледного, синюшного;
- быстрая усталость и боль в ногах при длительных прогулках или в стоячем положении;
- появление мозолей или натоптышей на стопах;
- отечность конечностей;
- частые судороги ног;
- регулярные боли в спине;
- нарушения осанки, измененная походка;
- расширение или удлинение стопы;
- неравномерный износ обуви, а именно быстрее снашивается внутренняя часть;
- на основании большого пальца присутствует «косточка»;
- деформирование 2-го и 3-го пальца ноги.
При обнаружении вышеуказанных признаков рекомендуют обратиться к врачу-ортопеду, который выяснит причины с помощью специального оборудования и поставит точный диагноз.
Однако при желании можно разобраться самостоятельно, как определить плоскостопие в домашних условиях и убедиться в отсутствии или наличии проблемы. Ниже приведено несколько способов оценки состояния стопы.
С помощью отпечатков стопы
Суть первого способа в получении точных отпечатков стопы при использовании краски и листа бумаги. Для обработки стопы подойдут любые красящие средства (йодный раствор, зеленка, тушь, акварельные краски и т.п.), причем готовый раствор не должен быть слишком жидким, иначе рисунок получится нечетким.
Чтобы избежать окрашивания, можно вместо красителей взять любой жирный крем. Затем необходимо обработать стопу и стать на бумажный листок, равномерно распределяя вес на обе ноги. При этом нужно занять обычную повседневную позу и не опираться.
Полученный отпечаток стопы следует внимательно рассмотреть и сделать выводы в зависимости от возрастной категории. Полностью окрашенная стопа однозначно свидетельствует о развитии заболевания.
Отличие плоскостопия у детей и взрослых по отпечаткам
Далее важно уточнить, как определить плоскостопие в домашних условиях у взрослых и детей. Если с внутренней стороны стопы есть выемка, размер которой составляет более половины ее ширины, тогда нарушений у взрослого человека нет.
Определяем степень заболевания по отпечаткам стопы:
- при 1-й степени болезни выемка составляет менее половины стопы;
- при 2-й степени углубление занимает менее трети;
- при 3-й степени выемки нет.
Если между верхней и нижней частью подошвы нет промежутка, наблюдается другая разновидность патологии стопы.
Метод Фридлянда
Также определить подобную деформацию можно методом Фридлянда. Необходимо измерять высоту стопы и длину ноги от пятки до большого пальца (в сантиметрах). Замер высоты производится от ладьевидной кости до пола. Затем высоту свода умножают на 100 и делят на длину стопы. Если полученное значение попадает в диапазон от 29 до 31, тогда плоскостопия нет. Любые другие значения являются отклонениями.
С помощью отпечатка и линий
Способ, как определить плоскостопие у ребенка в домашних условиях, немного усложняется, поскольку детская стопа находится в стадии развития. На полученном детском отпечатке необходимо провести два перпендикуляра.
Первую линию АВ проводят через касательные крайних точек внутреннего края подошвы, вторую СD – перпендикулярно АВ посредине между двумя касательными точками. Линию CD делят на три ровных отрезка и оценивают результат с учетом возрастной нормы. Такую процедуру выполняет врач-ортопед, используя специальные таблицы.
Как выявить плоскостопие у детей маленького возраста
Если малыш поворачивает носки внутрь, то есть косолапит, внутренние края его обуви изнашиваются быстрее, тогда стоит заподозрить проблему и обратиться в поликлинику для проведения диагностики. Чем раньше родители выявят плоскостопие у ребенка, тем проще его вылечить. В более позднем возрасте лечение усложняется.
P.S. И помните, всего лишь изменяя свое сознание - мы вместе изменяем мир! © econet